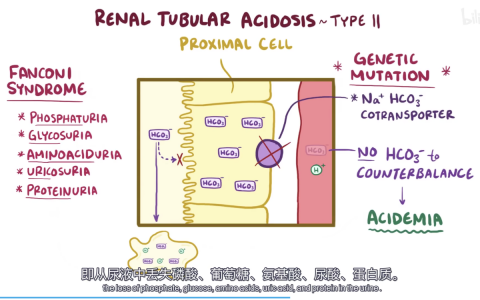
ICU发热的定义
IDSA关于ICU中发热的体温截断值设定为38.3℃(>101°F),但针对粒细胞缺乏症、应用对乙酰氨基酚或老年患者发热体温截断值设定稍低(38℃/100.4°F)。
关于体温调节:
我们机体的下丘脑视前区存在体温调定点,下丘脑通过调节机体对热量的保存、产生和散发尽可能降低体温变化。
体温升高的两大类疾病:
1)发热:体温调定点上移;致热源合成增多促使体温调定点上移;下丘脑前部激活产热;
2)过高热:无法控制的热量生成(恶性高热);散热受损(中暑);【此时体温调定点无变化】。
潜在原因:发热的病因是十分广泛的。
住院不久即出现发热→考虑社区来源;
住院数天后出现发热→考虑院内获得。
感染性因素:肺炎;胆囊炎;静脉导管感染;自发性细菌性腹膜炎;艰难梭菌感染;导管相关感染;手术部位感染;蜂窝织炎;
非感染性因素:
- 外科术后;
- 药物相关:几乎所有药物均可-最常见的如抗生素;
- 医疗相关的过高热:血清素综合征-抗抑郁药,止吐药,抗惊厥药;恶性高热-琥珀酰胆碱触发 治疗时注意中毒剂量;神经阻滞剂恶性综合征-氟哌啶醇;
- 深静脉血栓/肺栓塞;
- 肺部炎症:急性呼吸窘迫综合征;机化性肺炎;胶原血管病;吸入性肺炎;
- 神经源性发热:下丘脑体温调定点功能障碍;也经常见于蛛网膜下腔出血、自发性颅内出血、创伤性脑损伤,尤其是有脑室受累时;此时患者发热应用退热药效果不佳,可观察到机体颤抖可伴颅内压升高。
临床思路:
*因为发热病因包括感染因素及非感染因素,不要只是依赖大量的实验室及放射科检查;
*重视体格检查(肺部听诊-爆裂音、干啰音等;痰液;外科手术部位/静脉导管局部皮肤外观;肢体肿胀或红斑);
*密切关注临床症状及检查发现;
肺炎/呼吸机相关性肺炎征象:胸片、痰培养;
胃肠道反应:艰难梭菌检测;右上腹超声-无结石胆囊炎;其他腹部影像学检查-腹腔/盆腔CT;
血流或静脉导管感染征象:血培养;导管尖端培养;降钙素原;CRP;超声-观察有无深静脉血栓;
担心脑膜炎应考虑行腰椎穿刺;
担心自发性细菌性腹膜炎应考虑行腹腔穿刺。
临床决策:治疗原发病
抗生素应用:感染性休克、粒缺患者发热、有明确支持感染的检查结果或临床症状时;
退热药(有争议):存在高热或当发热可能进一步恶化病人病情;
干预时机:如果病人存在感染性休克征象或者已存在皮肤黏膜的改变,那么干预手段不必等到发热持续72小时再实施。
特别申明:本文为转载文章,转载自重症医学,不代表贪吃的夜猫子立场,如若转载,请注明出处:https://mp.weixin.qq.com/s/BQp8EoiCHxRTnKqDtc5_QA

 微信扫一扫
微信扫一扫  支付宝扫一扫
支付宝扫一扫