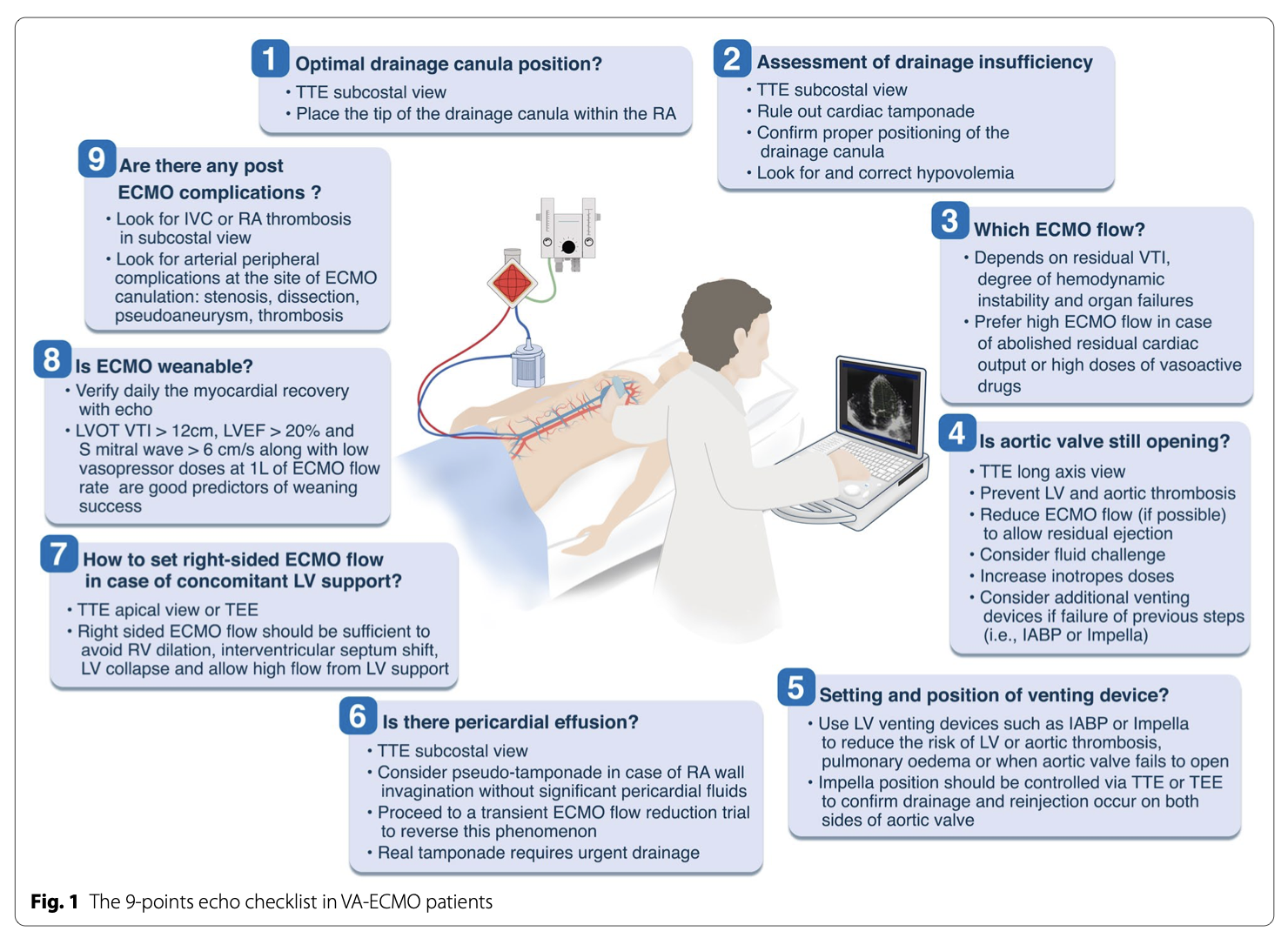
经胸心超是日常床边VA-ECMO的重要工具。它易于使用,这对于调整ECMO流量、检测ECMO相关并发症、评估通气装置的需求和监测患者恢复至关重要。如果经胸心超不可行或图像不理想,则应进行经食道心超检查。
本文目的是提出一种系统的心超方法,使用9点检查来解决医生管理VA-ECMO患者所面临的主要挑战。
1)、引流管是否放置好?
引流管尖端的最佳位置是在右心房(RA)内(补充视频1a)。如果位于下腔静脉(IVC)内,下腔静脉壁可能被吸入,阻碍血液排出(补充视频1b)。当位于上下腔静脉内时,ECMO血流通常不受影响。然而,如果导管尖端接触心脏结构,如房间隔,则可能导致引流不足、内皮损伤和潜在的血栓形成(补充视频1c)。卵圆孔未闭(PFO)的重新开放或穿孔可能会使氧合后的血液从左心房(LA)重新回到引流管(补充视频1d、1e),从而减少左心室(LV)的前负荷和射血。
心超除了右心房-肺动脉(RA-PA)双腔插管外,回血插管的尖端通常难以可视化,该双腔插管将血液融合到肺动脉中(补充视频1f, 1g)。如果装置的尖端不正确地放置在肺动脉瓣下方(补充视频1h, 1i),右心室(RV)可能得不到充分的支持,有超负荷的危险,这可能导致扩张和三尖瓣反流。
2)、引流不足的评估
引流不足的特征是ECMO管路抖管,伴随着ECMO流量的快速且短暂下降。这种情况通常发生在多孔引流导管吸附下腔静脉(IVC)或右心房(RA)壁时。应采用可视化剑突下超声:
(1)核查引流管尖端的位置(如位于下腔静脉内,应推进至RA内;见图1,第1点)。
(2)确认没有明显的心包积液导致心包填塞(见图1,第6点)。
(3)确保置管和下腔静脉之间有足够的空间,若几乎没有空间提示可能需要输液(补充视频2)。
此外,应排除气胸和腹内高压作为潜在的原因。在管路抖动的情况下,降低泵的每分钟转数(revolutions per minute,RPM),然后谨慎地逐渐增加,可以减轻管道吸力并恢复ECMO流量。如果这不足以满足患者的需要,则需要在增加RPM和ECMO流量之前进行输注液体。
3)、依据LVOT-VTI等调整ECMO流量
ECMO流量应根据患者的代谢需求量身定制,并提供足够的心脏和循环支持。ECMO流量的设置应综合考虑以下因素:剩余心搏量(通过左心室流出道速度时间积分,即LVOT-VTI评估)、主动脉瓣开放情况以及心内血栓风险(见图1,第4点)、平均动脉压、血管活性药物需求、乳酸水平/清除率以及器官低灌注的临床表现(例如皮肤斑花、尿量、神经状态)。
对于存在严重血流动力学不稳定、需要高剂量血管活性药物、乳酸水平升高以及剩余左心室射血功能差(左心室流出道速度时间积分LVOT VTI<5 cm)的患者,需要高流量的ECMO支持(3–4L/min,LPM)。而对于剩余左心室射血功能稳定的患者,较低的ECMO流量(2–3L/min)就足够了。从ECMO开始使用到患者恢复期间,应每日评估LVEF和LVOT-VTI(电子补充材料,ESM,视频3a和图像1)[3, 4]。
4)、主动脉瓣是否能打开,左心室或主动脉根部血栓形成的风险是否很高?
在心脏剩余射血极低的严重病例中,特别是ECMO流量高(导致前负荷降低和后负荷增加),主动脉瓣可能保持关闭状态(补充视频4a)。这种情况可能导致血液滞留(补充视频4b)以及在左心室(补充视频4c和4e)或主动脉根部(补充视频4d)内形成血栓。因此,保持左心室射血和主动脉瓣开放是一个重要的目标,可以通过以下方式实现:(1)在循环支持足够的前提下,降低ECMO流量;(2)使用正性肌力支持;(3)通过主动脉内球囊反搏(IABP)减轻左心室负荷(补充视频4f和4g);(4)进行液体挑战。
请注意,对于接受VA-ECMO且进行了房间隔造口术或经隔膜左心房引流管置入的患者,由于左心室前负荷显著降低,可能会导致左心室射血进一步恶化。如果主动脉瓣保持关闭,建议考虑直接引流,例如使用微轴流泵(如Impella),以防止左心室血栓形成。
5)、减压装置的种类和位置
卸载策略在VA-ECMO患者中越来越被广泛使用。主动脉内球囊反搏(IABP)能够降低左心室(LV)后负荷,帮助剩余的左心室射血功能,促进主动脉瓣开放,减少肺水肿的风险,并可能降低死亡率。补充视频5a展示了在几个无辅助周期后,激活IABP后的主动脉瓣开放。IABP的定位可以通过胸骨上窝经胸心超(TTE)来评估,显示IABP尖端位于左锁骨下动脉的起源处。
Impella装置还能降低左室舒张末容积和压力,降低肺水肿和心内或主动脉内血栓的风险[8-10]。补充视频5b和图像2显示一个位置正确的Impella,入口位于左室主动脉瓣环下3-4cm处。彩色多普勒混叠证实血液回流到升主动脉(补充视频5c)。如果放置在左室太深,血液被重新注入左室(ESM,图3和视频5d, 5e),不能提供支持,增加左室扩张和肺水肿的风险。
6)、是否有心包积液?如果有,是否有心包填塞?
评估心包积液及其对VA- ECMO患者的影响具有挑战性。心超观察到的RA塌陷可能是由于引流管的抽吸或心包积液压缩所致。下腔静脉扩张和并发右室塌陷的存在有助于区分需要引流的真压塞(补充视频6a)和ecmo诱导的假压塞。在复杂的病例中,临床医生可能会对ECMO流量进行短暂的减少,以确定填塞样外观是否消失(补充图- 6b, 6c)。
7)、右侧ECMO与左心室支持结合的情况?
某些患者可能需要同时使用右侧ECMO(RA-PA循环)和左心室支持,例如那些因左心室辅助装置(LVAD)植入后出现严重右心室衰竭的患者,或因外周VA-ECMO相关并发症(心脏运动障碍、高风险心脏血栓形成、严重导管插入部位感染)的患者,切换到RA-PA和LV-主动脉(AA)循环的双中心ECMO。在这些情况下,右侧ECMO血流不足可导致右心室扩张(补充视频7a)、室间隔左移、左室支持吸引引起的左室塌陷(补充视频7b)和室内梗阻(补充视频7c),导致左侧低血流。应增加右侧ECMO流量(可能需要进行补液挑战)以达到室间隔的中性位置并恢复左侧足够的流量(补充视频7d)。
8)、病人还需要体外膜肺氧合支持吗?
稳定的患者为了预测ECMO的成功脱机,介绍了几种超声引导算法[12-16]。在我们的实践中,我们进行了一项脱机试验,将临床血流动力学评估与多普勒超声心动图评估合起来,将ECMO流速短暂降低至1L /min,持续5-10分钟(补充视频8a和8b以及图像4-5)。在ECMO血流减少的情况下保持血流动力学稳定,同时接受低剂量的血管加压剂或肌力药物,LVOT-VTI≥12 cm, LVEF≥20%,S二尖瓣波≥6 cm/ S的患者有很高的成功脱机的机会[13,15]。值得注意的是,这种预测也可以通过评估心室的相互依赖性或右心室的收缩功能以及与肺循环的耦合来实现。
9)、撤离ECMO后,是否有任何ECMO相关并发症?
外周ECMO插入部位的血管并发症很常见,包括血栓形成、假性动脉瘤、狭窄或夹层。下腔静脉内的血栓可表现为“套管影”(补充视频9a)或附于下腔静脉壁的血栓(补充视频9b)。这种情况有发生肺栓塞的危险,需要抗凝治疗。RA内的血栓较少被观察到(补充视频9b)。插管部位的动脉假性动脉瘤也可以通过超声(辅助视频9c和9d)检测到。
总结
临床结合多普勒心超,有时与肺动脉导管血流动力学一起评估,对指导临床医生,在整个VA-ECMO过程中,对危重患者的实时管理至关重要。每天系统地评估心功能的各个方面和潜在的并发症对于加强VA-ECMO监测和预防不良结局至关重要。
附录:超声视频附件下载
原创文章(本站视频密码:66668888),作者:xujunzju,如若转载,请注明出处:https://zyicu.cn/?p=20479


 微信扫一扫
微信扫一扫  支付宝扫一扫
支付宝扫一扫