案例情景1:一名 56 岁男性患者,既往有慢性阻塞性肺疾病(COPD)病史,此次因急性呼吸困难、咳嗽伴痰量增多及低热就诊。查体发现其处于急性呼吸窘迫状态,呼吸频率(RR)为 28 次/分,可见辅助呼吸肌参与呼吸,意识稍显嗜睡,双肺呼吸音减弱。
无创正压通气(NIV)通过使用贴合紧密的鼻罩或口鼻面罩来增强自主呼吸,无需进行气管插管。在无禁忌证的情况下,NIV 可用于多种临床情况。但应用 NIV 不应延误具有明确指征的气管插管。
步骤 1:初始复苏
应按第 2 卷第 24 章所述对患者进行复苏。
复苏后的第一步是迅速对患者进行详细检查,重点评估血流动力学是否稳定、意识状态,以及通过脉搏血氧仪监测氧合情况。
若 SpO₂ 偏低,可给予氧气,流量不超过 1–2 L/min,并调整至最低有效流量,使 SpO₂ 维持在 88–92%。
进行动脉血气(ABG)分析,并按以下项目开展其他检查:
- 血常规、血尿素、血清肌酐及血清电解质;
- 如怀疑感染,行血培养和痰培养;
- 胸部 X 线片;
- 心电图(ECG)和超声心动图(Echo)。
同时启动针对病因的治疗,如支气管扩张剂(沙丁胺醇和异丙托溴铵雾化吸入)
步骤 2:评估是否需要无创正压通气(NIV)
在继续其他药物治疗的同时,对于符合临床标准(表 3.1)且无禁忌证的急性呼吸衰竭(ARF)患者,应同步考虑应用 NIV。

目前认为 NIV 并无绝对禁忌证,但已提出一些相对禁忌证(表 3.2)。
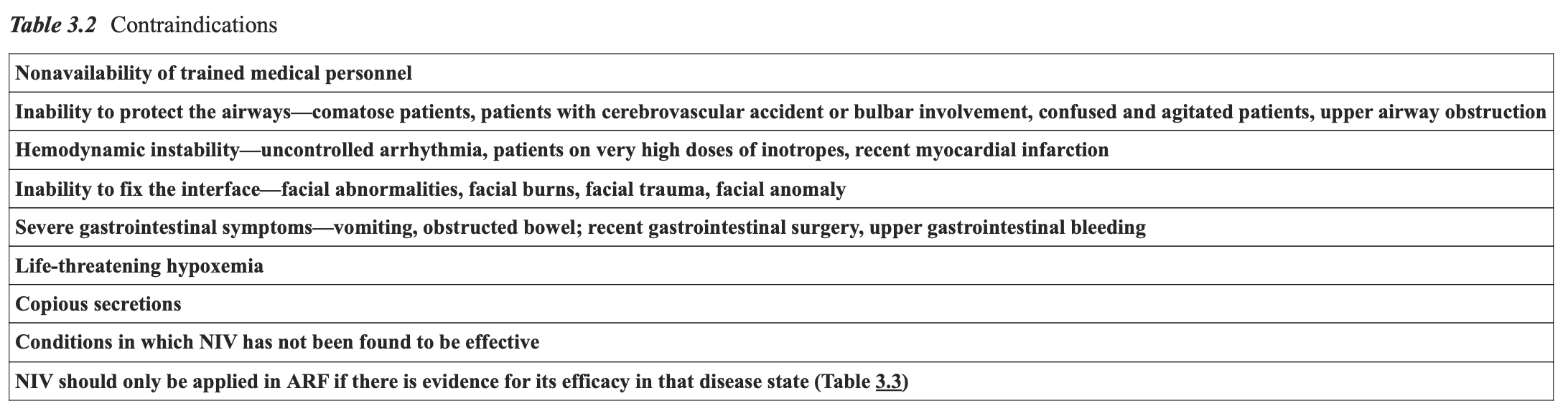
当患者诊断明确,并有证据显示 NIV 有效(表 3.3),且符合临床标准(表 3.1)时,可予以 NIV 治疗。
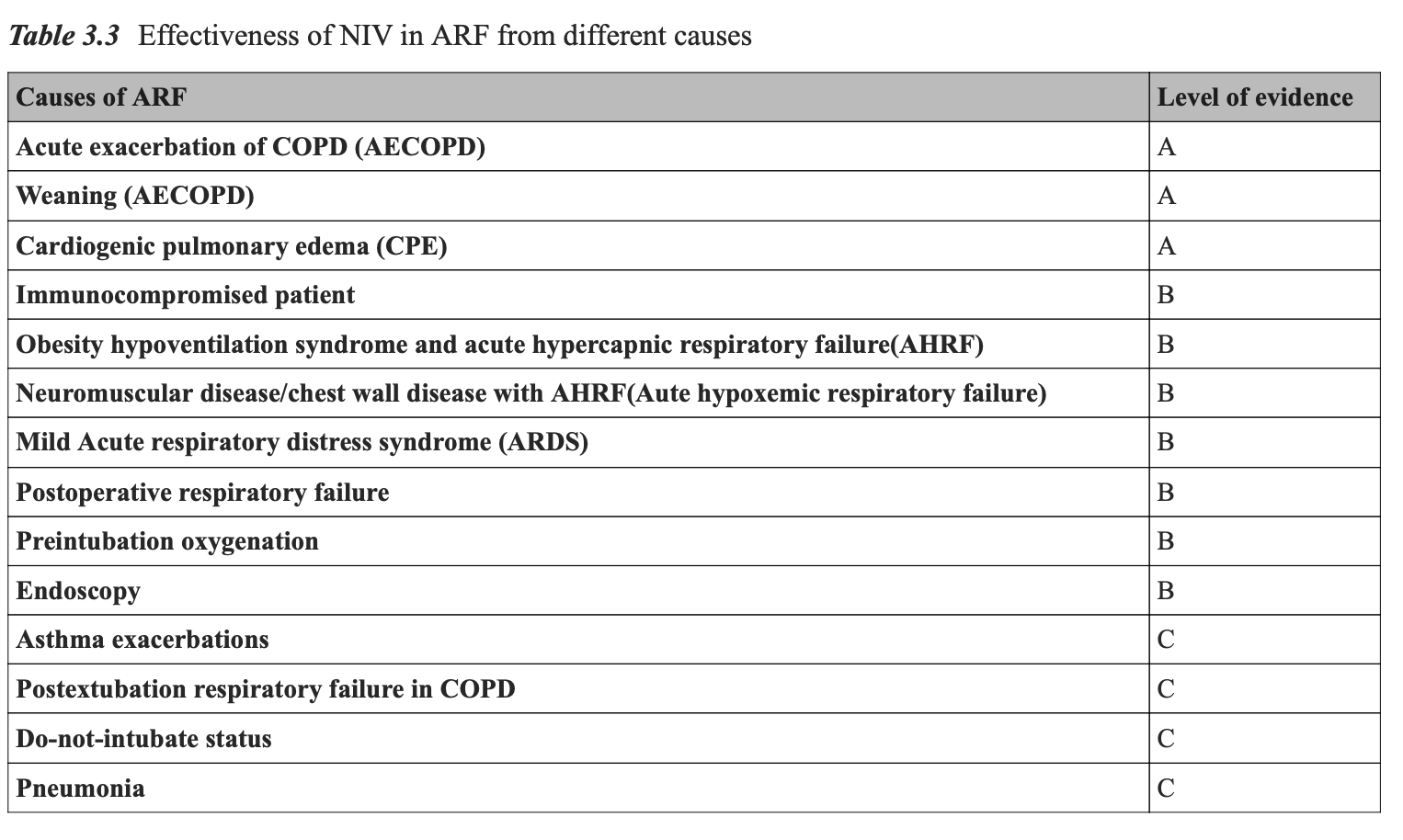
在慢性阻塞性肺疾病(COPD)、心源性肺水肿及 COPD 脱机过程中,NIV 的疗效最为显著。
对于 COPD 患者,在优化内科治疗后,如仍持续或新出现 pH < 7.35 且 pCO₂ > 45 mmHg,应开始 NIV。
严重酸中毒本身并非 NIV 的禁忌证,只要现场具备安全实施气管插管的专业能力即可。
由于 pH 越低,NIV 失败风险越高,因此一旦有气管插管的明确指征,不应延迟插管。
步骤 3:无创正压通气(NIV)的应用
NIV 应用流程:
为确保 NIV 成功,关键在于对患者的状态、接口装置及呼吸机参数进行精细调节。
患者接口:可选用多种接口进行 NIV,包括鼻罩、口鼻面罩、全面罩、鼻塞(鼻枕)以及头盔式面罩。
通气模式:
NIV 可使用便携式压力型呼吸机或常规 ICU 呼吸机实施。可采用与有创机械通气相同的模式,但某些模式更为常用:
便携式压力型呼吸机:常采用双水平气道正压(BPAP)的自主呼吸(Spontaneous)或自主/定时(Spontaneous/Timed)模式。
常规 ICU 呼吸机:更常使用压力支持(Pressure Support)或压力控制(Pressure Control)模式。在急性呼吸衰竭中,通常优选压力型模式,因为压力目标模式具有恒定送气压力并能自动补偿漏气等优点。建议选择具备漏气补偿功能并设有 NIV 模式的常规呼吸机。
呼吸回路:
便携式 BPAP 呼吸机:使用单肢回路,并在呼气支设开口。
常规呼吸机:使用双肢回路,分别连接吸气支与呼气支。
工作原理(便携式压力型呼吸机,Spontaneous/Timed 模式):
患者自主触发呼吸时,机器在整个吸气相提供一定压力,称为吸气相气道正压(IPAP)。
当吸气流速降至呼吸机预设阈值时,转为呼气相,整个呼气相维持一定压力,称为呼气相气道正压(EPAP)。
IPAP 可改善通气、增加潮气量并帮助排出二氧化碳;EPAP 可改善氧合、开放上气道并抵消内源性 PEEP。
压力支持(PS)= IPAP − EPAP。
使用便携式压力型呼吸机实施 NIV 的具体操作:
1、向患者详细解释治疗原理及益处,并说明存在气管插管的可能。
2、选择合适的接口尺寸。常用类型包括鼻罩、口鼻面罩、全面罩和头盔,其中在急性呼吸衰竭中多首选口鼻面罩。
3、将便携式压力型呼吸机设置为 Spontaneous 或 Spontaneous/Timed 模式。调整参数至患者舒适水平,备用呼吸频率一般设为低于患者实际呼吸频率 2–3 次/分。设定吸呼比(I:E):COPD:1:2;肥胖低通气综合征(OHS)、神经肌肉疾病(NMD)、胸廓疾病(CWD):1:1;上升时间(Rise Time,从 EPAP 升至 IPAP 所需时间):阻塞性患者:100–400 ms(1–4),而限制性患者:300–600 ms(3–6);最大吸气时间:COPD:0.8–1.2 s;OHS、NMD、CWD:1.2–1.4 s。
4、初始参数设置:
- -IPAP:6–8 cmH₂O
- -EPAP:2–4 cmH₂O
- -确保 IPAP 与 EPAP 差值始终 ≥ 4 cmH₂O
- -初始氧流量:2 L/min
5、用手扶住面罩覆盖患者面部,暂不固定。选择合适尺寸,尽量使用最小有效面罩。
6、逐步将 EPAP 提高 1–2 cmH₂O,直至患者吸气努力可触发呼吸机。多数患者 EPAP 需达 4–6 cmH₂O;肥胖或阻塞性睡眠呼吸暂停者需更高 EPAP 才能触发。
7、当患者能可靠触发呼吸机时,将 EPAP 保持在该水平。随后每次增加 IPAP 1–2 cmH₂O,直至达到患者可耐受的最高压力,且无明显口部或面罩漏气。
8、用头带固定接口,避免过紧。如患者留置胃管,可在面罩顶部安装密封接头以减少漏气。
9、完成压力滴定后,提高氧浓度,使高碳酸血症性呼吸衰竭患者的氧饱和度维持在约 88–92%。氧源应尽量靠近患者端输入,并调整氧流量以维持 SpO₂ 在 88%–92% 之间。
10、因清醒与睡眠状态下参数可能不同,应相应重新调整。
11、在急性呼吸衰竭中启动 NIV 时,应在同一场所配备密切监测及紧急气管插管、复苏的能力,优先在 ICU 或急诊科进行。
12、一般无需湿化,若出现黏膜干燥或痰液黏稠,可采用加热湿化。
13、对长期依赖 NIV 的患者,可通过插入呼吸机管路中的雾化器给予支气管扩张剂。
使用重症监护(ICU)呼吸机实施无创正压通气(NIV)
通过标准 ICU 呼吸机实施 NIV 具有多项优势:可提供精确的通气支持及高浓度氧;独立的吸气与呼气管道可减少二氧化碳重复吸入;较大的面罩漏气或患者脱接可被及时察觉;并具备更完善的报警与监测功能。
操作步骤:
1. 选择能够满足患者需求的呼吸机。
2. 向患者解释治疗原理及过程。
3. 选择 NIV 模式:
- 优先选用压力支持(PS)或压力控制(PC)模式。
- 标准 ICU 呼吸机若具备“flow-by”系统(无创模式选项),可使患者在无额外开启阀门阻力的情况下自主呼吸。
- 在特定患者中(如神经肌肉疾病患者),也可选用容量辅助(Volume Assist)或容量控制(Volume Control)模式。
4. 选择合适的接口装置。
5. 初始 FiO₂ 设为 0.5。
采用压力支持方式:
- 1、初始参数:吸气压力支持 5–6 cmH₂O,PEEP 4 cmH₂O。
- 2、手持面罩放置到位,确认适配良好;如尺寸过大、过小或松动,应及时更换。
- 3、暂不固定头带,仅手持面罩。
- 4、逐步提高 PEEP,直至患者吸气努力可触发呼吸机。
- 5、若患者吸气但呼吸机未响应,提示其呼吸努力不足以克服内源性 PEEP(常见于 COPD),需进一步增加 PEEP 直至触发成功。
触发成功后:
- 1、在确保患者舒适(呼吸频率下降、辅助呼吸肌使用减少等)的前提下,逐步增加压力支持。
- 2、确保无明显漏气。
- 3、若存在明显口部漏气,可能导致人机不同步,此时可改用压力控制模式并调整吸气时间(Ti)以减少不同步。
- 4、提高氧浓度,使 SpO₂ 持续维持在 88%–92%。
- 5、用头带固定接口,松紧适宜,允许少量漏气。
- 6、COPD 患者极少需要 >25 cmH₂O 的压力支持/控制,但在其他适应证时可适当提高压力。
- 7、PEEP 通常在 5–10 cmH₂O 范围内滴定,以改善触发性能及氧合。
使用头盔式接口(Helmet)
部分患者在应用面罩时可能出现幽闭恐惧、皮肤溃疡、鼻部疼痛或刺激、漏气、腹胀、眼部不适、进食及咳嗽困难等问题,这些并发症可导致 NIV 失败率达 18%–40%。相比之下,头盔作为替代接口更易被接受,并发症更少,在治疗低氧性呼吸衰竭中不劣于面罩,且在部分高碳酸血症性呼吸衰竭中也取得成功。充气式头盔对医护人员的气溶胶扩散极小,但噪音较大。
成功使用头盔的实用要点:
(a) 向患者解释并安抚情绪。
(b) 按颈围选择合适尺寸的头盔。
(c) 避免使用便携式压力型呼吸机,优先选用可生成较高流量的有创呼吸机(最好是涡轮式)。
(d) 选用 PS + PEEP 模式。
(e) 初始设置:PEEP 10 cmH₂O,PS 12–15 cmH₂O。高 PEEP 有助于缩短加压与减压时间,从而减少不同步;亦有利于肺复张。
(f) 可通过头盔预留端口额外提供气流。
(g) 呼气灵敏度设为 50%。
(h) 使用快速上升时间,缩短加压时间。
(i) 缩短呼吸回路长度。
(j) 给头盔充气垫充压至 120–150 cmH₂O,以减少气溶胶扩散并保护医护人员免受传染病传播。
(k) 在吸气与呼气支均加装细菌及病毒过滤器。
(l) 佩戴耳塞以应对噪音。
(m) 其余管理与常规接口相同。
(n) 颈部周围可能出现发红或轻度擦伤,部分患者可能有幽闭感。
步骤 4:必须对患者进行严密监测
1、必须在临床上对患者进行非常密切的观察(见表 3.4)。在最初 1 小时内,每 15 分钟将这些观察结果记录在病历中。

2、如果 NIV 有效,患者的各项指标会有所改善。
3、在开始无创通气后 30 分钟至 1 小时送检动脉血气(ABG)。
4、为了调控 pH 和 PaCO₂,可调整每分钟通气量、呼吸频率及潮气量:增加 IPAP 以提高潮气量;若使用压力控制通气,则增加吸气峰压(PIP)。
5、为了调控 PaO₂,可调整 FiO₂ 和平均气道压(MAP)(由 PEEP 和 PIP 决定):提高 PEEP 或 EPAP 是提高 MAP 最有效的方法。在压力控制模式下,也可通过延长吸气时间(I-time)来增加 MAP。在呼吸机设置中,应注意监测漏气、触发情况及人机配合情况。
3、在患者耐受且无并发症的前提下,应在最初 24 小时内尽量延长 NIV 使用时间。
4、当 pH 和 PaCO₂ 恢复正常,且患者整体状况明显改善时,可考虑停用 NIV。
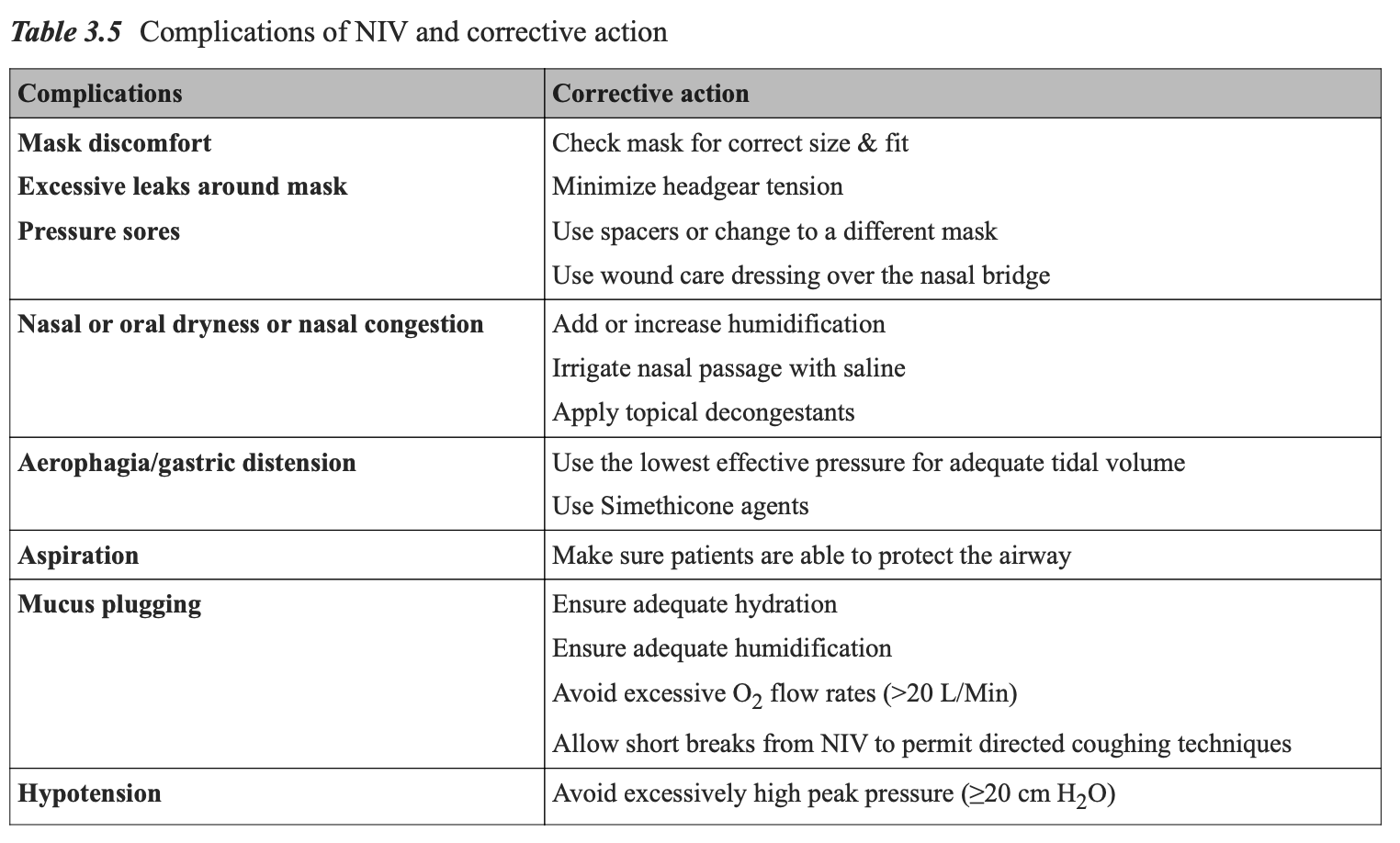
步骤 5:持续关注并发症并及时处理(见表 3.5)
1、应密切监测患者是否出现呼吸窘迫加重、意识状态恶化、呼吸急促及血气指标变差,一旦发现异常应尽早干预,因为延迟气管插管是 NIV 常见且严重的并发症之一。
2、大多数并发症较轻微,易于处理,因此应尽一切努力继续维持 NIV(见表 3.5)。
3、面罩密封性:保持良好气密极为重要。鼻梁部位常因局部受压发生皮肤溃疡及压疮坏死,可在鼻梁处使用保护性合成敷料,预防皮肤破损与溃疡。
4、眼部及鼻窦症状:可能出现眼刺激、疼痛或鼻窦充血,可予减充血类滴鼻液缓解。
5、胃肠胀气与误吸:因吞气症可引起胃扩张,呕吐后可继发误吸。可置入鼻胃管排气减压,同时保持面罩密封。
6、血流动力学影响:NIV 引起明显血流动力学不良反应较少见,但可出现前负荷降低及低血压,可予静脉补液纠正。
步骤 6:停用 NIV
明确何时停用 NIV 并改为气管插管和有创通气非常重要。
出现以下情况时提示 NIV 失败,应考虑插管:
- 1、精神状态恶化
- 2、治疗 1–3 小时后 pH 和 PaCO₂ 持续恶化
- 3、顽固性低氧血症——即使短暂停用 NIV 也会导致血氧饱和度明显下降
- 4、不能耐受 NIV
- 5、血流动力学不稳定
- 6、无法有效清除呼吸道分泌物
步骤 7:撤机(Weaning)
初期应尽可能持续使用 NIV。
当患者能够耐受脱离 NIV 一段时间后,可先在白天间断停用,夜间继续使用。
经过约 2–3 天,患者可逐步完全脱离 NIV。
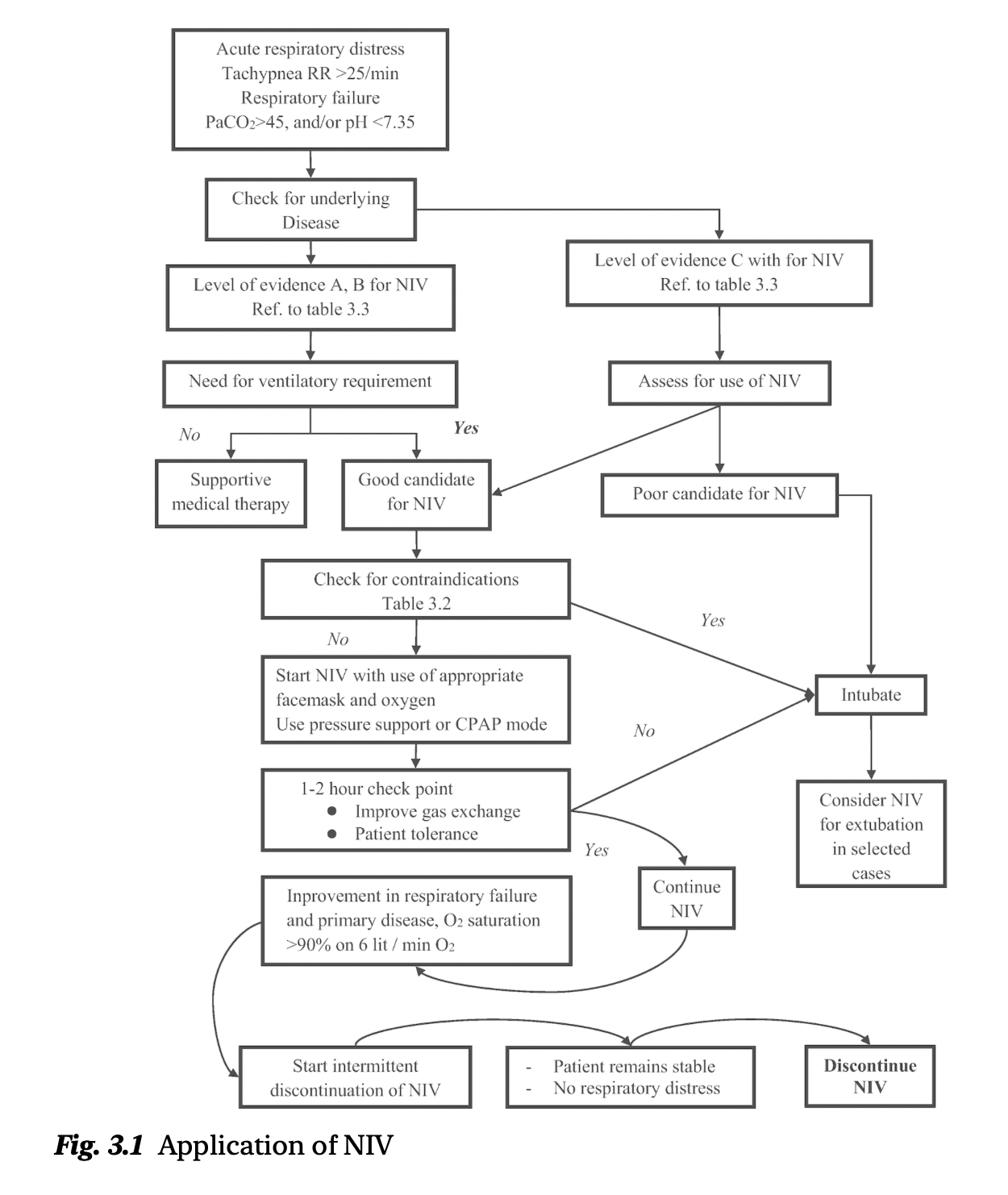
NIV 应用的简要流程见图 3.1。
原创文章(本站视频密码:66668888),作者:xujunzju,如若转载,请注明出处:https://zyicu.cn/?p=21719

 微信扫一扫
微信扫一扫  支付宝扫一扫
支付宝扫一扫