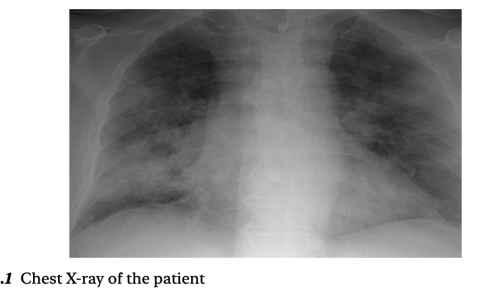
案例情景 1:一名 30 岁男性患者因急性起病出现呼吸困难、干咳、发热、肌痛及全身不适,持续 4 天。查体发现其发热且烦躁不安,呼吸频率为每分钟 46 次,心率为每分钟 124 次。他在室内空气下的血氧饱和度为 80%,胸部 X 光片显示双侧肺实质浸润影不均匀分布。
案例情景 2:一名 60 岁男性慢性阻塞性肺疾病(COPD)患者,因呼吸困难逐渐加重、咳嗽及咳痰 5 天,并伴嗜睡与意识混乱 1 天就诊。查体发现其处于嗜睡状态,并有发绀,呼吸频率每分钟 30 次,心动过速,可见扑翼样震颤。初始评估时血氧饱和度为 80%,胸部 X 光片示肺野过度充气,右下肺区有浸润影。
案例情景 3:一名 30 岁女性焦虑症患者,因服用某种不明药片后昏迷被送入急诊科。查体发现其格拉斯哥昏迷评分 E2M4V1,心率每分钟 64 次,呼吸频率每分钟 14 次,血压为 90/60 mmHg。(注:E2M4V1 为格拉斯哥昏迷量表评分,表示睁眼反应 2 分、运动反应 4 分、语言反应 1 分。)
急性呼吸衰竭是由于呼吸系统在其气体交换功能——氧合与二氧化碳清除——中的一个或两个环节发生障碍所致。它是重症监护病房(ICU)中发病率和死亡率的重要原因之一。急性呼吸衰竭分为两种类型:Ⅰ型低氧性呼吸衰竭和Ⅱ型高碳酸血症性呼吸衰竭。
步骤 1:启动心肺复苏
所有患者均应按照第 2 卷第 24 章所述进行复苏。
气道:对所有意识状态改变的患者,应优先确保气道通畅。包括清理上呼吸道并保持其开放。若患者无法维持气道通畅,应进行气管插管以保证气道开放。
呼吸:在气道通畅后评估呼吸情况。如不能实现充分气体交换,则需给予氧疗和辅助通气。
循环:应建立静脉通路并开始静脉输液。
步骤 2:临床评估,包括病史与详细体格检查
通过适当采集病史并进行详细检查,以区分病因是肺部还是肺外原因,并判断是Ⅰ型还是Ⅱ型呼吸衰竭(见附表 2.1 和 2.2)。评估病情严重程度,并找出基础病因和/或诱发因素。具体应重点关注以下方面:
- 详细的呼吸系统和神经系统评估。
- 寻找缺氧与高碳酸血症的临床特征(见附表 2.1 和 2.2)。
- 肺动脉高压和右心衰竭的体征:颈静脉怒张、下肢水肿、肝肿大且有压痛。
- 药物过量的临床表现。
- 胸壁畸形、肥胖。


步骤3:检查脉搏血氧仪并进行动脉血气分析
脉搏血氧仪和动脉血气是诊断的主要依据,也是决定治疗干预措施的关键。
血氧测定是一种快速了解是否存在明显低氧的方法,但无法提示是否存在高碳酸血症。对于接受吸氧治疗的患者,由于氧合血红蛋白解离曲线平坦段中氧饱和度在PaO₂显著下降时可能变化不大,因此难以通过脉搏血氧仪判断肺功能的恶化情况。
动脉血气分析对诊断和治疗决策都至关重要。I型呼吸衰竭以低氧血症(PaO₂ < 60 mmHg)为特征,PaCO₂偏低或正常。II型呼吸衰竭的诊断标准为:PaO₂低于60 mmHg,同时PaCO₂高于45 mmHg并伴有呼吸性酸中毒。
随后需评估pH和HCO₃⁻,以判断II型呼吸衰竭是急性、慢加急还是慢性类型。
急性II型呼吸衰竭表现为pH降低、PaCO₂升高、HCO₃⁻正常;
慢性基础上急性发作表现为pH降低、PaCO₂升高、HCO₃⁻升高;
慢性呼吸衰竭则表现为pH正常,同时PaCO₂和HCO₃⁻均升高。
接下来应评估肺泡-动脉氧分压差,这有助于缩小呼吸衰竭的病因范围(见附录2)。肺泡气方程 肺泡PO₂可通过以下公式计算:PaO₂ = PB − 47 mmHg × FiO₂ − PaCO₂ × 1.25;47 mmHg为体温下的水蒸气压);肺泡-动脉氧分压差(A–aO₂)= PAO₂ − PaO₂;正常梯度为(2.5 + [0.21 × 年龄])mmHg,范围约4至12 mmHg。
步骤4:区分I型和II型呼吸衰竭
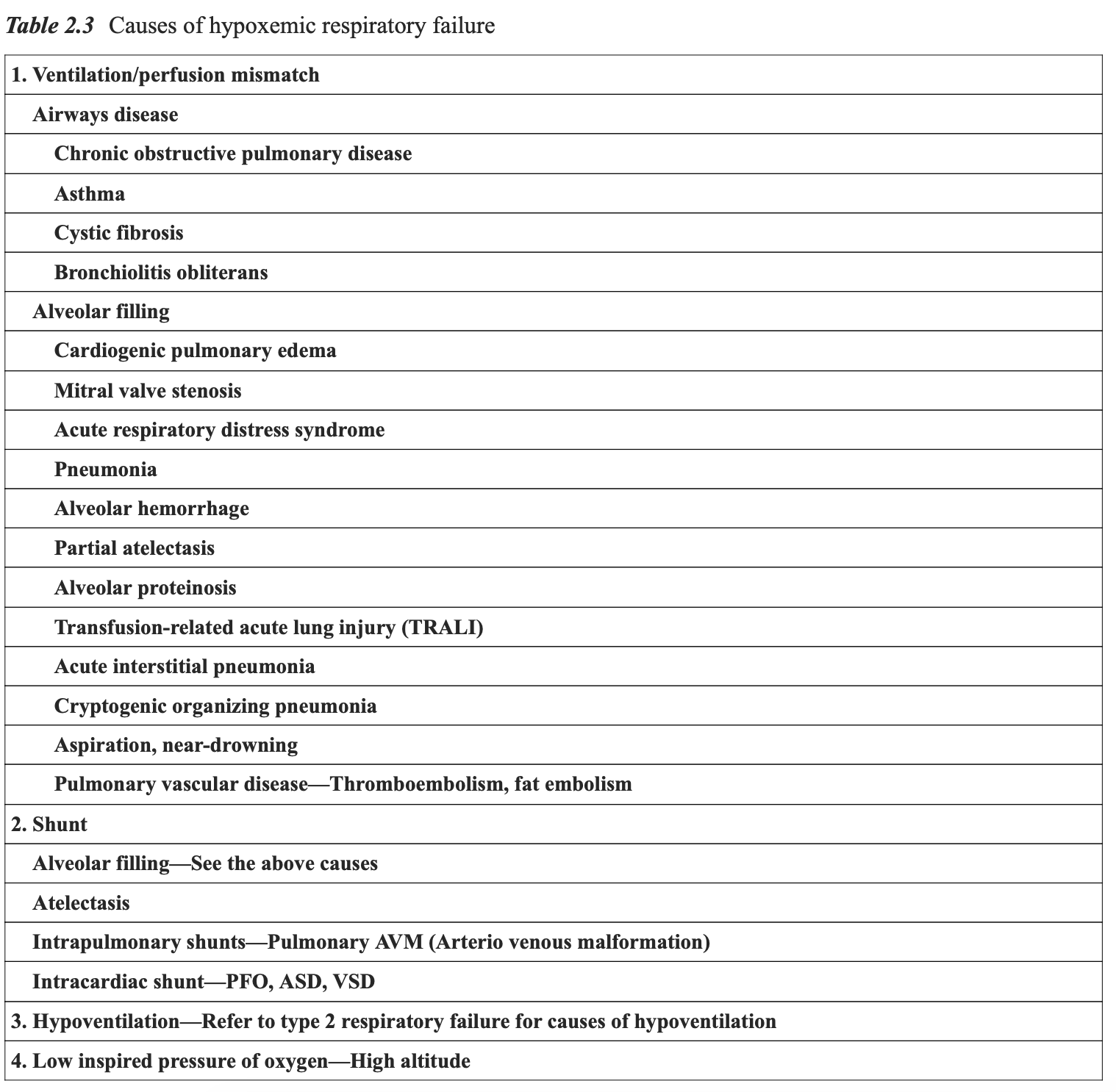
I型呼吸衰竭发生在静息或运动时气体交换不足,导致低氧血症,PaO₂低于60 mmHg(见表2.3)。
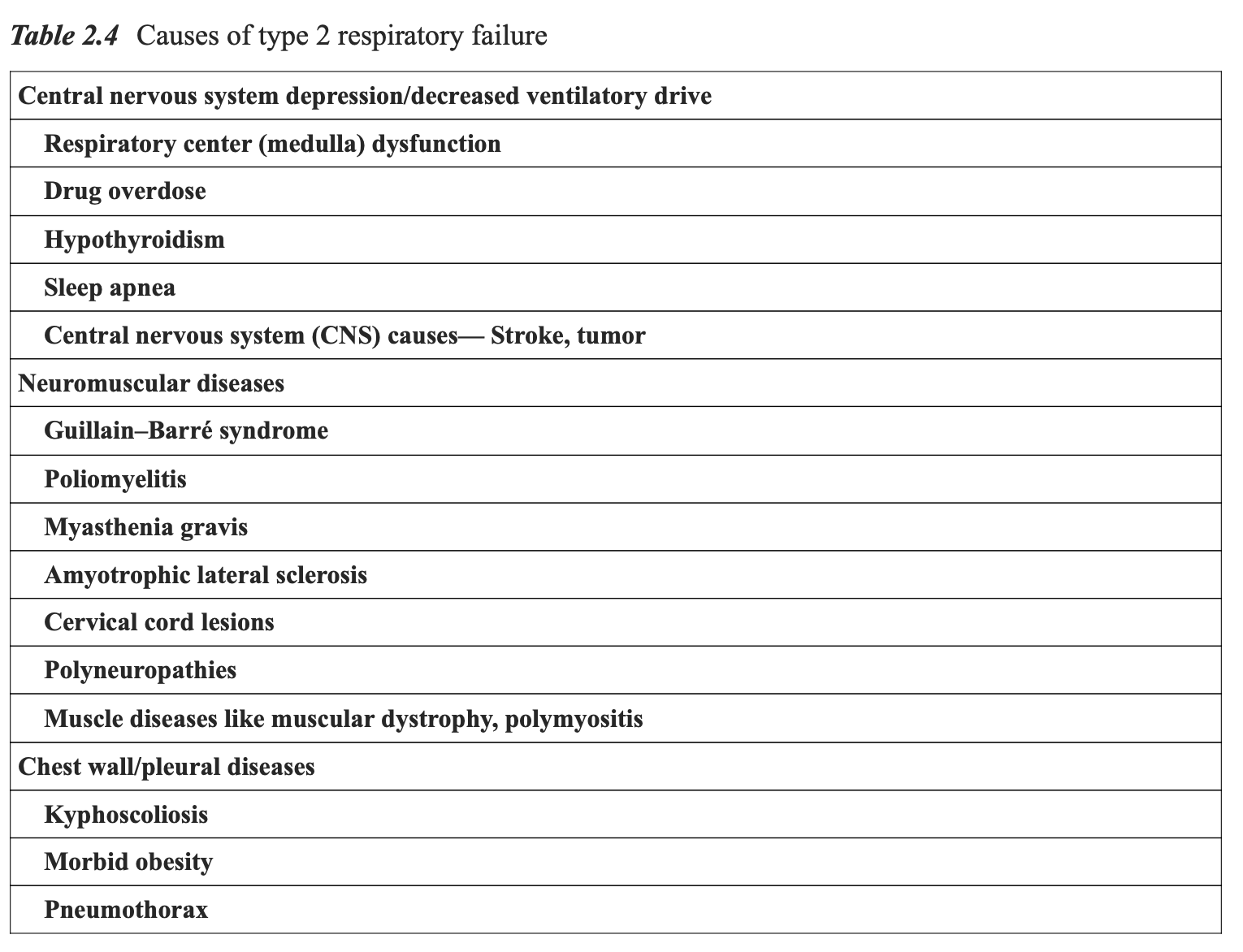
II型呼吸衰竭是由于肺泡通气不足所致,可由肺部或肺外原因引起。慢性阻塞性肺疾病是II型呼吸衰竭最常见的原因,但下列多种情况也可导致高碳酸血症和呼吸衰竭(见表2.4)。
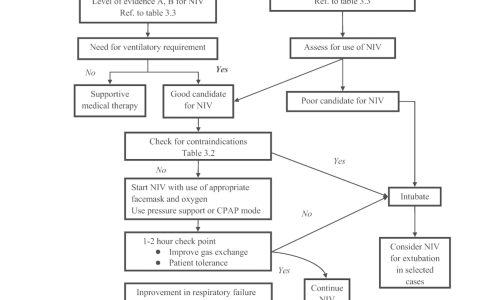
急性低氧性呼吸衰竭患者的处理流程总结见图2.1

步骤5:安排检查
全血细胞计数及生化检查
肺功能测试(如有可能),用于鉴别阻塞性、限制性和混合性通气障碍
胸部X线片,可帮助识别肺过度充气、肺水肿、肺炎、气胸、肿瘤等,为潜在病因提供线索
心电图,用于识别心脏疾病
必要时行计算机断层扫描(CT)或磁共振成像(MRI),用于间质性肺病、肿瘤、卒中及其他神经系统疾病
二维超声心动图,用于识别肺心病、心内分流、动脉导管未闭及肺栓塞
步骤6:开始特异性治疗
主要目的是维持氧合和足够的肺泡通气,并针对基础病因进行治疗。呼吸衰竭管理的关键原则如下:
- 优化氧疗。
- 确定基础病因并给予充分治疗。
- 通过临床评估和动脉血气分析判断病情严重程度。
- 治疗任何诱发因素。
- 给予适当的药物治疗,例如支气管扩张剂。
- 常规氧疗和高流量鼻氧(HFNO)(见第4章)。
- 通气支持——无创和有创通气。
- 首要目标是纠正低氧血症,以维持足够的组织氧合。
- 给氧必须谨慎并监测,因为不受控制的高流量氧可导致呼吸抑制,并在II型呼吸衰竭中加重高碳酸血症。应保持氧饱和度在约90%(88%~92%)。
- 在高碳酸血症型衰竭中,可通过鼻导管以1~3 L/min的流速供氧,或通过文丘里面罩输送24%~28%的氧气。
- 鼻导管耐受性较好,但与文丘里面罩相比,供氧浓度较不稳定。
- 目标是维持氧饱和度>90%、PaO₂>60 mmHg、pH>7.35。
- 若临床恶化或在最佳氧疗和药物治疗后仍存在呼吸性酸中毒,则需给予辅助通气(无创或有创)。详见第3章和第5章。
步骤7:进一步管理
必须同时对基础病因进行最佳治疗。
病例场景1:该年轻男性表现为急性低氧性呼吸衰竭(I型呼吸衰竭)的特征。最可能的病因为病毒性肺炎和ARDS(急性呼吸窘迫综合征)。必须开始常规氧疗,目标SpO₂为90–94%,最好使用文丘里面罩。如果病情持续恶化,高流量鼻氧(HFNO)和机械通气是纠正低氧血症的其他选择。
病例场景2:该男性表现出高碳酸性呼吸衰竭(II型呼吸衰竭)的症状和体征。这是由于COPD急性严重加重所致,病因为感染。必须开始常规氧疗(COT),调整至目标SpO₂为90–94%,最好使用文丘里面罩。在此类患者中应避免高流量氧。如果病情持续恶化,无创通气(NIV)和机械通气是纠正低氧血症和高碳酸血症的其他选择。同时必须开始针对COPD急性加重的特异性治疗,包括全身糖皮质激素、抗生素、加强雾化吸入支气管扩张剂及其他支持治疗。
病例场景3:该年轻女性因药物过量出现通气不足表现。由于她处于昏迷状态,必须插管以保护气道并开始辅助通气。一旦毒理学检测报告明确药物种类,可给予特异性治疗和解毒剂。
原创文章(本站视频密码:66668888),作者:xujunzju,如若转载,请注明出处:https://zyicu.cn/?p=21700

 微信扫一扫
微信扫一扫  支付宝扫一扫
支付宝扫一扫