A 41-year-old woman with history of systemic lupus erythematosus, controlled on disease-modifying therapy, is evaluated in the emergency department for a three-day history of headache, nausea, and vomiting. Vital signs are: temperature 36.7°C (98.1°F), heart rate 90 beats/min, blood pressure 120/76 mm Hg, oxygen saturation 98% on room air. On physical examination, she is alert, awake, and oriented to person and place. She has mild scleral icterus and mild diffuse abdominal tenderness. She also has an erythematous non-blanching rash on the bilateral lower extremities. The rest of her physical examination is unremarkable. Pertinent laboratory findings are: creatine 1.1 mg/dL, hemoglobin 9.2 g/L, hematocrit 30%, platelets 70,000/mm3, INR 1.0, total bilirubin 3.2 mg/dL, direct bilirubin 0.4 mg/dL. CTs of the head and abdomen are unremarkable. After her CT, three hours after arrival, she has a generalized tonic- clonic seizure, and is intubated for airway protection. Vital signs are unchanged. However, repeat bloodwork shows worsening thrombocytopenia, with a platelet count of 20,000/mm3. A peripheral blood smear shows fragmented red blood cells. She is admitted to the ICU with a presumptive diagnosis of thrombotic thrombocytopenic purpura.
After obtaining central venous access, which of the following steps should be performed until platelet count is greater than or equal to 150,000/mm3 for at least 48 hours?
A. Initiate plasmapheresis.
B. Transfuse platelets to achieve platelet count of 50,000/mm3 and initiate plasma exchange.
C. Initiate plasma exchange.
D. Administer glucocorticoids and initiate plasma exchange.
E. Administer glucocorticoids and initiate plasmapheresis.
答案解析:
该病例说明了关于血栓性血小板减少性紫癜(TTP)表现变异性的重要概念。TTP是一种获得性血液学疾病,ADAMTS13(一种负责裂解血管性血友病因子的金属蛋白酶)存在定性或定量缺陷,导致广泛血栓形成、微血管病性溶血性贫血和血小板消耗。如果不治疗,TTP的死亡率几乎为100%。最常见于年轻人;患者可表现为非特异性症状,包括头痛、意识模糊、腹痛和恶心。此外,重要的是要认识到,患者在就诊时可能不是危重的。此外,尽管TTP通常与肾衰竭、高热、精神状态改变、血小板减少和溶血性贫血五联征相关,但这些临床表现很少一起出现。事实上,TTP中急性肾损伤和肾衰竭较非特异性胃肠道症状和轻中度中枢神经系统紊乱少见。TTP最终是临床诊断;当临床怀疑时,应及时治疗(就诊后4-8小时内)。
TTP治疗的主要手段是血浆置换。这通常与皮质类固醇(通常为甲泼尼龙冲击剂量,1 mg/kg/天IV,持续3天)或利妥昔单抗联合使用,已知利妥昔单抗可缩短血浆置换的持续时间。应继续进行血浆置换,直至血小板计数达到≥50,000/mm3至少48小时,同时继续使用皮质类固醇。如果无复发迹象,血小板计数仍大于或等于150,000/mm3,可拔除中心静脉导管,逐渐减少皮质类固醇。
TTP患者禁止输注血小板,因为血小板输注可加重血栓性微血管病。此外,这些患者的血栓并发症风险通常高于出血风险。血浆分离术在TTP的管理中无作用,因为认为其不是抗体介导的。
正确答案:D
补充内容:

TTP有几种治疗方法,包括TPE、糖皮质激素、利妥昔单抗和caplacizumab。
初始治疗–血栓性血小板减少性紫癜(TTP)属于医疗急症,若未立即开始恰当治疗,几乎总会致命。对于所有推定诊断为TTP的患者,主要治疗手段是治疗性血浆置换(TPE),推定诊断的依据为PLASMIC评分(计算器 1)处于中-高风险范围(5-7分),检出ADAMTS13活性严重缺乏可确诊。我们对所有患者都常规使用糖皮质激素,对所有确诊TTP的患者使用利妥昔单抗,对特定患者使用caplacizumab。
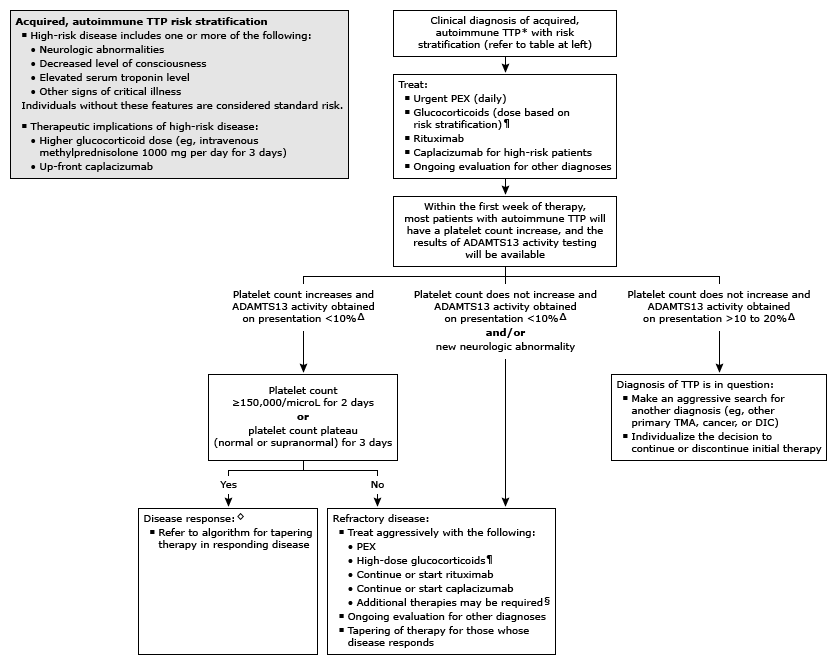
TPE–对于所有推定诊断或确诊为免疫性TTP(iTTP)的患者,我们推荐立即启用TPE,而不是仅采用血浆输注和/或免疫抑制治疗(Grade 1B)。每日进行TPE,置换液选用血浆。并发症包括导管相关脓毒症和输血反应。输注血浆不能替代TPE,也不能因此延迟启动TPE,但可用作临时措施。
糖皮质激素–对于所有推定诊断或确诊为iTTP的患者,建议在TPE基础上加用糖皮质激素(Grade 2C)。常用的方案是泼尼松[1mg/(kg·d),口服];对于具有高风险特征的患者,可以先静脉给予甲泼尼龙1000mg/d治疗3日,然后给予泼尼松1mg/(kg·d)。
利妥昔单抗–一旦确诊TTP(ADAMTS13活性<10%),建议使用利妥昔单抗(Grade 2C)。该药可降低恶化和复发的风险,还可加快临床反应。我们使用的剂量为一次375mg/m2,一周1次,持续4周;较低剂量可能同等有效。由于担心毒性,一些专家不使用利妥昔单抗。
caplacizumab–若患者有严重表现,如危重病、神经系统表现或肌钙蛋白水平高,建议使用caplacizumab(Grade 2B)。一些专家会扩大该药的使用范围,而另一些专家不使用该药。
停止治疗的时间–若血小板计数≥150,000/μL持续至少2日,或者达到正常范围或更高水平持续3日,则可停止TPE(流程图 2)。停止TPE后应每日监测血小板计数,每周监测ADAMTS13活性。逐渐减停糖皮质激素和停用caplacizumab取决于ADAMTS13活性恢复情况。继续使用利妥昔单抗,一周1次,共使用4周。缓解的术语总结见表(表 1)。恢复后的处理详见其他专题。
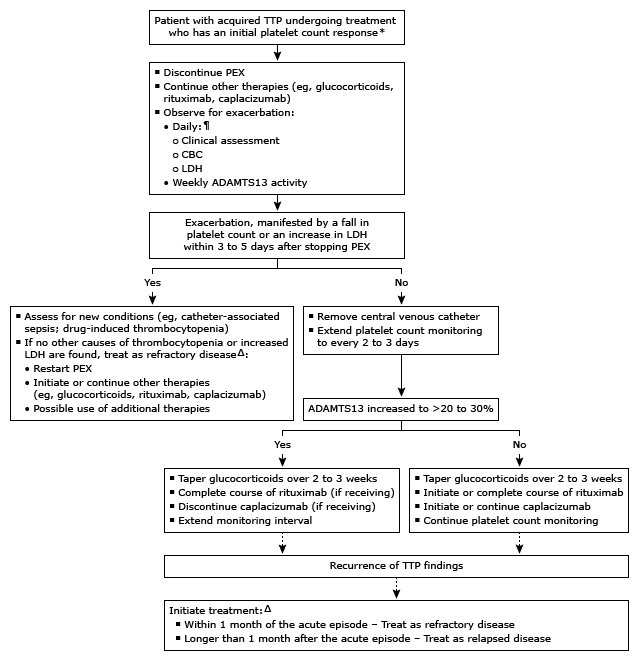
治疗无效–治疗无效的可能原因包括疾病难治、存在其他诊断或发生并发症(导管相关脓毒症)。此时常需改变治疗方案。

妊娠–妊娠期(或产褥期)iTTP可用TPE治疗。分娩对TTP无治疗作用,提前分娩仅适用于有产科指征的患者。
原创文章(本站视频密码:66668888),作者:xujunzju,如若转载,请注明出处:https://zyicu.cn/?p=12215

 微信扫一扫
微信扫一扫  支付宝扫一扫
支付宝扫一扫