摘要
毛霉菌病是一种进展迅速的侵袭性真菌感染,好发于重度免疫功能低下患者、糖尿病患者以及遭受重大创伤的免疫功能正常者。毛霉菌病有多种临床类型,包括鼻窦-眶型、鼻-脑型、鼻窦-肺型、胃肠型、皮肤型、肌肉骨骼型、骨关节型和播散型,以及单器官病变。尽管毛霉菌病常具有致死性,但早期干预可降低死亡率。成功治疗取决于早期检出疾病并分期、及时启动抗真菌治疗、手术切除感染组织、逆转免疫缺陷以及纠正代谢异常。两性霉素B脂质体是初始抗真菌治疗的首选药物,口服三唑类药物为替代方案。针对分子水平快速诊断策略、新型抗真菌药、宿主导向免疫增强、抗毒力免疫治疗及基于风险分层的疾病管理策略的研究,有望显著改善这种高度破坏性真菌病患者的结局。

毛霉菌病(旧称接合菌病)是一种进展迅速且常致死的侵袭性真菌病,好发于免疫功能低下宿主(如血液系统恶性肿瘤患者、有移植史患者或糖尿病患者)的肺部、鼻窦、眼眶及脑部。在免疫功能正常患者中,毛霉菌病作为创口严重坏死性感染的病因正日益受到重视。近期发现的危险因素包括COVID-19、嵌合抗原受体T细胞疗法及伊布替尼用药。毛霉菌病有多种明确的临床类型,包括鼻窦-眶型、鼻-脑型、鼻窦-肺型、胃肠型、皮肤型、肌肉骨骼型、骨关节型和播散型,以及单器官病变。世界卫生组织已将毛霉目列为高优先级病原体,这反映出毛霉菌病在全球范围内的日益受到重视。成功治疗毛霉菌病的关键是组建由传染病医师、内科医师、儿科医师、外科医师、重症监护医师、血液科医师、移植专科医师、眼科医师、临床微生物学家、病理医师以及诊断与介入放射科医师组成的多学科临床团队。
在侵袭性真菌病中,毛霉菌病被公认为侵袭速度最快、破坏性最强的疾病。毛霉目真菌具有血管侵袭特性(源于其分泌的蛋白酶、蓖麻毒素样毒素及对内皮细胞的亲和力),最终可导致组织梗死。印度已被确认为毛霉菌病高度流行区,其高发病率部分归因于地理气候因素与糖尿病高患病率的叠加效应。印度的疾病负担估计约为全球平均水平的70倍,预计每年病例数超过20万例。随着气候变化导致某些自然灾害发生频率和严重程度加剧,毛霉菌病的病例数可能随之增加。
真菌学特征
“毛霉菌病”这一术语涵盖了一组严重且常致死的侵袭性真菌病,最初于1885年被称为mycosis mucorina,由毛霉亚门中的毛霉目成员引起1。该病原体原属接合菌门(接合菌纲),故曾被称为接合菌病。然而,随着分子系统发生学研究证实接合菌门具有多系发生特性,分类体系做出修订,更新后的门类包含毛霉纲及具有重要医学意义的毛霉目。由此,“接合菌病”一词被“毛霉菌病”取代。最常见且具有重要医学意义的属包括根霉属、毛霉属、横梗霉属、小克银汉霉属、鳞质霉属及壶霉属。多项研究表明灰色小克银汉霉的毒力强于其他毛霉纲,且与更高死亡率相关。
毛霉目真菌广泛存在于土壤及腐烂有机物中。毛霉目真菌在自然环境中的生长形态为菌丝体(菌丝垫),可产生直径3~11 μm的孢囊孢子。这些孢囊孢子被吸入呼吸道后,肺泡巨噬细胞(宿主先天防御系统组成部分)能通过吞噬作用将其高效清除。
然而,在重度免疫功能低下患者体内,部分孢囊孢子未能被清除,反而通过CotH表面蛋白附着并侵袭呼吸道上皮细胞。由萌发的孢囊孢子形成的菌丝相呈宽带状,具有血管侵袭性,能穿透组织平面,导致缺血、坏死及血源性播散。
毛霉目真菌历来通过表型方法鉴定,包括评估孢子囊、孢囊梗及假根(如果存在)的排列方式,以及孢囊孢子的特征。组织中伴血管侵袭的较宽无分隔(无隔)或稀疏分隔(少隔)菌丝亦为毛霉菌病特征。但仅凭组织病理学特征可能导致毛霉菌病误诊。原位分子探针、直接测序、免疫组化和宏基因组分析等分子诊断工具可用于鉴定毛霉目真菌种类。
宿主防御与发病机制
在免疫功能正常者体内,毛霉目真菌的孢囊孢子会引发复杂而强烈的先天免疫应答,进而避免发生毛霉菌病。假复层柱状呼吸道上皮细胞的黏膜纤毛清除机制构成机械屏障,可清除孢囊孢子。毛霉目真菌侵入肺泡上皮细胞后,可诱导上皮细胞促炎细胞因子、趋化因子及黏附分子的转录激活(图1A)。肺泡巨噬细胞通过吞噬作用在吞噬溶酶体内破坏孢囊孢子,构成另一道先天性宿主防御。孢囊孢子的细胞内肿胀(发病机制的关键步骤)会因缺铁而进一步受抑制。
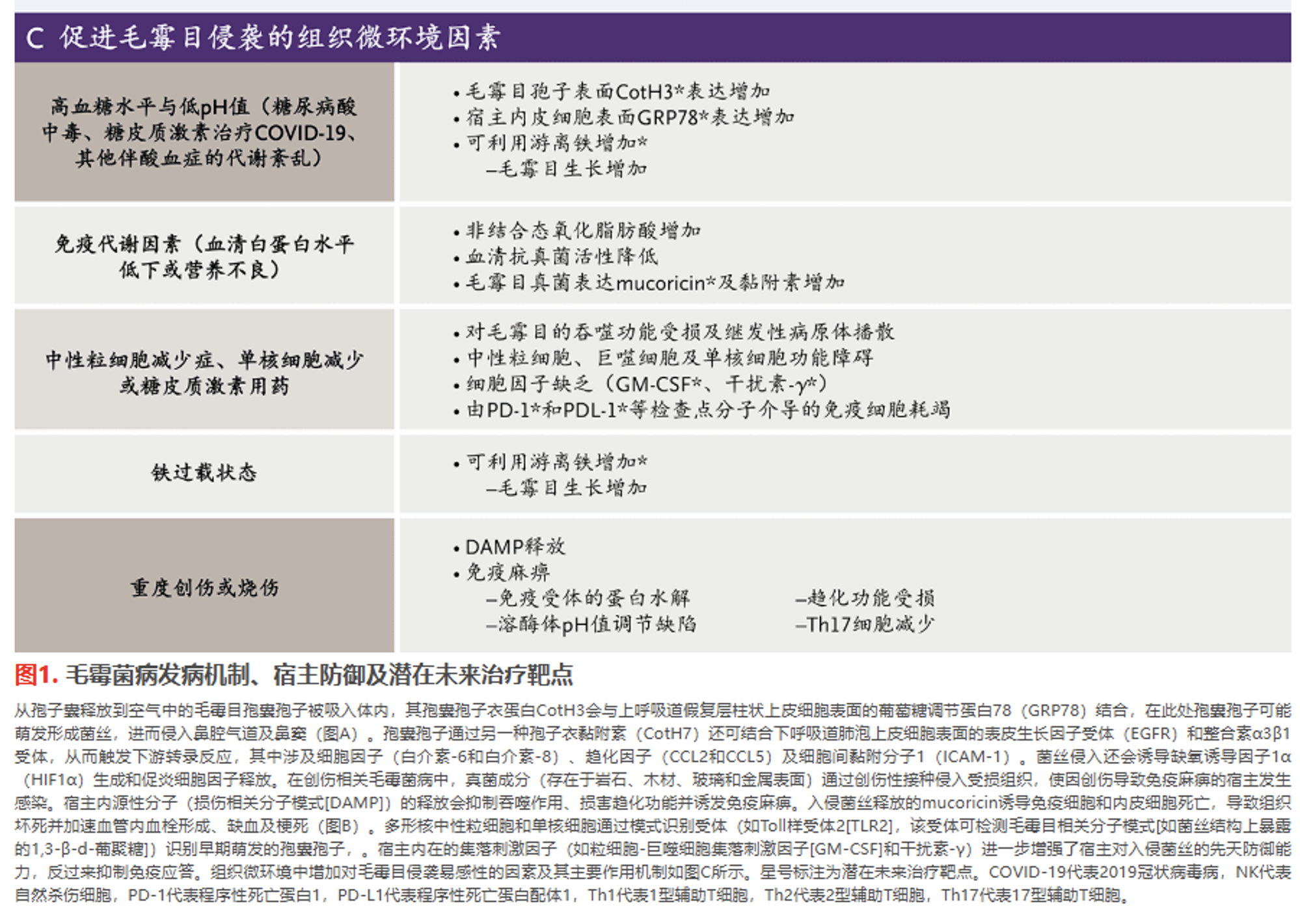
从孢子囊释放到空气中的毛霉目孢囊孢子被吸入体内,其孢囊孢子衣蛋白CotH3会与上呼吸道假复层柱状上皮细胞表面的葡萄糖调节蛋白78(GRP78)结合,在此处孢囊孢子可能萌发形成菌丝,进而侵入鼻腔气道及鼻窦(图A)。孢囊孢子通过另一种孢子衣黏附素(CotH7)还可结合下呼吸道肺泡上皮细胞表面的表皮生长因子受体(EGFR)和整合素α3β1受体,从而触发下游转录反应,其中涉及细胞因子(白介素-6和白介素-8)、趋化因子(CCL2和CCL5)及细胞间黏附分子1(ICAM-1)。菌丝侵入还会诱导缺氧诱导因子1α(HIF1α)生成和促炎细胞因子释放。在创伤相关毛霉菌病中,真菌成分(存在于岩石、木材、玻璃和金属表面)通过创伤性接种侵入受损组织,使因创伤导致免疫麻痹的宿主发生感染。宿主内源性分子(损伤相关分子模式[DAMP])的释放会抑制吞噬作用、损害趋化功能并诱发免疫麻痹。入侵菌丝释放的mucoricin诱导免疫细胞和内皮细胞死亡,导致组织坏死并加速血管内血栓形成、缺血及梗死(图B)。多形核中性粒细胞和单核细胞通过模式识别受体(如Toll样受体2[TLR2],该受体可检测毛霉目相关分子模式[如菌丝结构上暴露的1,3-β-d-葡聚糖])识别早期萌发的孢囊孢子,。宿主内在的集落刺激因子(如粒细胞-巨噬细胞集落刺激因子[GM-CSF]和干扰素-γ)进一步增强了宿主对入侵菌丝的先天防御能力,反过来抑制免疫应答。组织微环境中增加对毛霉目侵袭易感性的因素及其主要作用机制如图C所示。星号标注为潜在未来治疗靶点。COVID-19代表2019冠状病毒病,NK代表自然杀伤细胞,PD-1代表程序性死亡蛋白1,PD-L1代表程序性死亡蛋白配体1,Th1代表1型辅助T细胞,Th2代表2型辅助T细胞,Th17代表17型辅助T细胞。

中性粒细胞通过活性氧及非氧化机制(包括阳离子抗菌肽作用)构成宿主对抗毛霉目菌丝的第一道先天防线(图1B)。当模式识别受体(如Toll样受体2)识别菌丝时,将激活中性粒细胞并诱导促炎细胞因子释放。干扰素-γ、粒细胞-巨噬细胞集落刺激因子(GM-CSF)、肿瘤坏死因子α和白介素-8在应对菌丝时进一步增强中性粒细胞功能。
在免疫功能低下患者中,因中性粒细胞减少症及巨噬细胞、中性粒细胞和淋巴细胞(包括自然杀伤细胞)功能缺陷导致吞噬活性出现定量或定性缺陷,进而发生毛霉菌病。糖皮质激素会同时削弱宿主中性粒细胞和巨噬细胞对毛霉目真菌的应答。糖尿病患者的高血糖和代谢性酸中毒环境使菌丝可以增殖,并损害宿主的吞噬氧化及非氧化应答。低白蛋白血症同样促进毛霉菌病进展;与白蛋白结合的游离脂肪酸可抑制毛霉目真菌生长,而低白蛋白血症则使非结合态游离脂肪酸氧化,进而增强毛霉目毒力基因的表达。
血管侵袭、血栓形成和组织梗死是毛霉菌病的病理生理学和临床特征。根霉属的CotH孢子衣蛋白能特异性结合宿主受体,即鼻腔上皮细胞的葡萄糖调节蛋白78(GRP78)和肺泡上皮细胞的整合素α3β119,21。侵袭性菌丝的CotH3蛋白通过结合内皮受体GRP78促成血管侵袭与血栓形成。mucoricin(一种17 kD蓖麻毒素样毒素)亦参与细胞损伤与组织坏死过程10。代谢性酸中毒可上调CotH3和GRP78,这是鼻-脑型毛霉菌病血管侵袭发病机制的关键环节(图1A)。在甲基丙二酸尿症等先天性代谢紊乱患儿中,代谢性酸中毒本身即可诱发毛霉菌病。1型糖尿病患者如果血糖控制不佳,可发生代谢性酸中毒,这可能是1型号糖尿病患毛霉菌病风险高于2型糖尿病患者的基础机制。通过控制糖尿病患者的血糖及酸中毒,可降低毛霉菌病患病风险。
铁代谢在毛霉菌病的发病机制及糖尿病患者的宿主防御中同样发挥关键作用。毛霉目真菌依赖从感染宿主获取的游离离子态铁。代谢性酸中毒会降低转铁蛋白和铁蛋白对铁的亲和力,导致更多游离铁释放。血糖控制不佳引发的转铁蛋白和铁蛋白糖基化增加同样会增加游离铁释放。在使用去铁胺治疗血色病及其他铁过载疾病的播散型毛霉菌病患者中,观察到过量铁产生的影响。
在既往健康但遭受冲击伤、烧伤及其他重大创伤的患者中,毛霉菌病可能在“免疫麻痹”背景下发生(图1A)。对此类患者免疫麻痹机制开展的研究表明,受损组织释放的介质形成局部组织微环境,导致中性粒细胞功能障碍和免疫失调,进而引发功能性中性粒细胞减少症(图1C)。
流行病学特征与危险因素
由于毛霉菌病不属于法定报告疾病,因此其确切发病率或患病率尚不明确。旧金山一项比较久远的人群研究显示,毛霉菌病估计发病率为每百万人口1.7例23。但其他研究表明存在地区差异且发病率随时间推移呈上升趋势5。此外,2005年1月至2014年6月的回顾性数据显示,美国因毛霉菌病住院治疗造成了巨大的临床和经济负担:每10,000例出院患者中就有0.12例相关病例,且治疗费用高昂(平均每次住院112,419美元),住院时间长(中位数,17天),院内死亡率高(23%)。毛霉菌病的关键危险因素包括糖尿病、血液系统恶性肿瘤、异基因造血干细胞移植、重度移植物抗宿主病、实体器官移植、长期使用大剂量糖皮质激素、低出生体重、代谢性酸中毒、铁过载状态、注射毒品及重度营养不良(表1)。


印度多份报告显示,2020年末至2021年初,COVID-19相关毛霉菌病发病率上升,2021年病例数峰值超过51,000例4,5。COVID-19相关毛霉菌病通常表现为鼻窦-眶型及鼻-脑型,常见于血糖控制不佳,伴有高血糖、酮症酸中毒及糖化血红蛋白水平升高的糖尿病患者。COVID-19相关毛霉菌病可能反映了关键宿主因素与环境因素的有害交汇,包括血糖控制不佳的糖尿病、使用糖皮质激素控制SARS-CoV-2引发的肺部炎症反应,以及可能由COVID-19诱发的免疫调节失衡。
医院和家庭环境中的毛霉目真菌也增加了患毛霉菌病的风险。受污染的空气处理系统、静脉输液时使用的肢体固定板、植物和医院建筑都被认为是院内毛霉菌病的来源,被孢囊孢子污染的床单也是如此。床单也被认为是新生儿重症监护病房中低出生体重婴儿皮肤型毛霉菌病的来源。
免疫功能低下患者如果摄入草药制剂、顺势疗法药物、食物或异食癖相关物质中的孢囊孢子,可能引发胃肠型毛霉菌病。低出生体重婴儿同样会发生胃肠型毛霉菌病,由于胃肠穿孔和腹腔内播散,该人群的死亡率高达近100%。
新生儿与大龄儿童的感染特征存在差异。大龄儿童如果存在持续性中性粒细胞减少症、移植史、罕见代谢紊乱或1型糖尿病,则易患鼻窦-眶型、鼻-脑型和肺型毛霉菌病;而婴儿比大龄儿童更易患皮肤型或胃肠型毛霉菌病,且婴儿的毛霉菌病死亡率显著更高。
诊断
早期诊断并启动抗真菌治疗可显著降低毛霉菌病合并血液系统恶性肿瘤患者的死亡率(从约80%降至40%)。准确诊断毛霉菌病的第一步是在病床旁评估高危患者症状和体征(表1及图2)。尽管毛霉菌病患者的早期症状和查体结果常不具有特异性,但在高危人群中仍具有重要诊断意义。
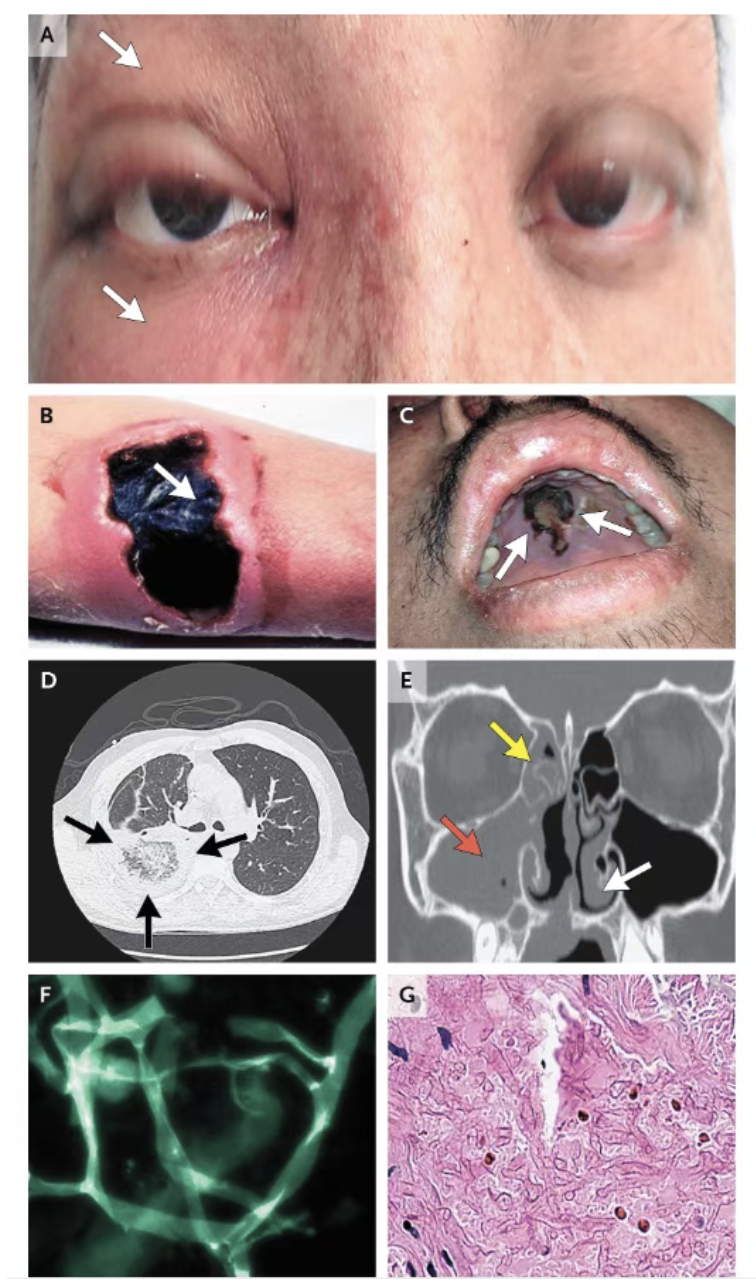
高危患者出现眶周蜂窝织炎、复视、局灶性腭部坏死及坏死性创面时,应高度警惕毛霉菌病并立即进行评估(图2)。对这类患者高度怀疑毛霉菌病可推动以下措施:采集体液和组织进行诊断分析、安排影像学检查、启动抗真菌治疗、请外科评估、纠正免疫缺陷及代谢异常。
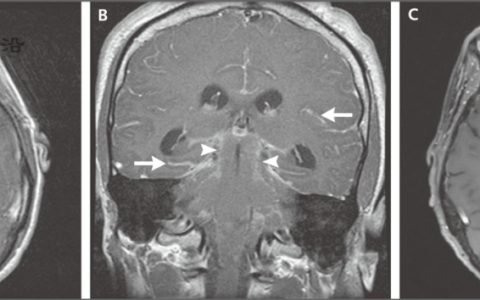
毛霉菌病的分期对治疗和结局具有关键意义,需基于全面检查、影像学诊断及实验室确诊(表2)。对于疑似鼻窦-眶型毛霉菌病,分期评估包括鼻旁窦及胸部诊断性影像学检查(计算机断层扫描[CT]),以及鼻腔内镜检查配合鼻甲刷检及溃疡/坏死焦痂刷检(表1)。在鼻窦-眶型或鼻窦型毛霉菌病中,疾病早期阶段的鼻窦或头部CT及磁共振成像(MRI)扫描可能未见异常,这凸显出需通过查体、重复影像学检查及随访内镜进行密切监测。对于疑似肺部病变患者,应尽可能进行支气管肺泡灌洗,最好同时进行活检。对于胸膜病变,经皮穿刺抽吸可确诊。
确诊毛霉菌病依赖于对临床样本的直接检查、组织或支气管肺泡灌洗液培养以及组织病理学分析(表2)。尽管在许多中心应用受限,但基质辅助激光解吸电离飞行时间质谱、核酸扩增检测及宏基因组分析(表2)正成为早期诊断毛霉菌病的新兴工具。


治疗
感染负担、播散发生情况、诊断及时性及潜在免疫缺陷的可逆性都是影响结局及评估治疗策略的重要因素。成功治疗毛霉菌病取决于五大干预支柱:早期检出疾病并分期、及时启动抗真菌治疗、手术切除感染组织、逆转免疫缺陷以及纠正代谢异常(补充附录图S1,补充附录随本文全文可在NEJM.org获取)。
抗真菌治疗
由于毛霉菌病十分罕见且异质性大,因此目前尚无针对毛霉菌病患者的随机对照试验。两性霉素B是治疗毛霉菌病的主要抗真菌药。尽管缺乏比较两性霉素B与安慰剂的前瞻性随机临床试验,但动物模型、病例系列、登记系统数据及前瞻性单组研究的综合证据均支持将其作为主要治疗方案。
两性霉素B脂质制剂
两性霉素B脂质体优于两性霉素B脱氧胆酸盐,因为前者肾毒性低于后者。然而在医疗资源有限的情况下,两性霉素B脱氧胆酸盐可能是唯一可用的两性霉素B制剂。比较两性霉素B脂质制剂与两性霉素B脱氧胆酸盐的临床前及临床研究表明,脂质制剂疗效与脱氧胆酸盐制剂相当,但在侵袭性真菌病早期治疗中,脂质制剂具有更优的安全性特征。两性霉素B脂质体最广泛使用的剂量范围为每日每千克体重5.0~7.5 mg。该剂量高于侵袭性肺曲霉菌病初始治疗的常规剂量(约每日每千克体重3 mg),但符合临床前模型中显示疗效的剂量水平,且与两性霉素B对毛霉目真菌比对曲霉属具有更高最小抑菌浓度的特性相一致。大剂量两性霉素B脂质体(每日每千克体重10 mg)比小剂量更易引发肾毒性,且未明显改善治疗结局。尽管有两性霉素B脂质体可用,但重度免疫抑制患者死于毛霉菌病的风险仍然过高,尤其是在使用对毛霉目真菌有活性的抗真菌剂治疗期间发生突破性感染的情况下。
三唑类抗真菌药
目前唯一获批用于毛霉菌病一线治疗的三唑类抗真菌药是艾沙康唑,其依据源自临床前研究及一项单组开放标签观察性研究(艾沙康唑治疗肾功能不全患者的曲霉菌病及罕见真菌感染[VITAL,Isavuconazole in the Treatment of Renally Impaired Aspergillosis and Rare Fungi])。该研究将治疗应答与FungiScope病例登记系统中接受两性霉素B脂质体治疗的匹配对照组进行比较。艾沙康唑可作为两性霉素B脂质体的替代方案,尤其适用于长期治疗及因剂量限制性肾毒性无法使用两性霉素B的患者。
在两项评估泊沙康唑挽救治疗的研究中,患者先前接受的是每日总剂量800 mg的泊沙康唑混悬剂(分次给药)。在总计24例毛霉菌病患者中,总成功率(定义为完全或部分缓解)达79%。一项对91例难治性毛霉菌病患者使用泊沙康唑的回顾性研究显示,总成功率为61%。目前泊沙康唑主要以缓释片或静脉注射制剂形式给药。
联合治疗
关于联合抗真菌疗法的临床研究数据有限。一项采用倾向性评分分析法评估血液系统恶性肿瘤患者接受毛霉菌病联合治疗的回顾性研究未显示临床获益。
治疗持续时间
毛霉菌病的治疗持续时间应根据感染阶段、抗真菌疗效、感染组织手术切除情况、免疫功能恢复状况及基础疾病治疗方案进行个体化调整。界定临床终点的治疗目标包括:影像学检查基本恢复正常、内镜检查显示鼻窦组织上皮化、感染部位随访培养及活检阴性,以及免疫功能恢复。由于毛霉菌病可能复发,尤其在反复免疫抑制周期期间,因此患毛霉菌病的血液系统恶性肿瘤患者应接受针对毛霉目真菌的吡唑类药物进行长期二级预防,同时需密切监测其真菌病状况是否稳定。
手术切除
在特定病例中,手术治疗具有重要作用。有效治疗毛霉菌病需要多学科外科专长,包括普通外科、耳鼻喉外科、眼外科、胸外科、骨科及整形外科医师协作,具体取决于感染部位。对于某些局限性鼻窦炎患者,微创手术具有实用价值。彻底切除肌皮病变可防止局部蔓延及血源性播散。对于鼻窦-眶及颅面部感染,需根据个体病情范围制定治疗方案。印度一项纳入2826例COVID-19合并鼻窦-眶-脑型毛霉菌病的研究表明,手术清创仅在疾病早期阶段有效。术中分期评估结合荧光显微镜或手术病理分析,有助于精确界定手术切缘并预防局部复发。由于血管侵袭性梗死及全身性抗真菌药的组织生物利用度不足,肺型、鼻窦-眶型、脑型及肌皮型毛霉菌病的晚期病变主要依赖外科治疗。
辅助治疗与基础疾病逆转
在糖尿病患者中,纠正代谢性酸中毒和高血糖对于鼻窦-眶型或鼻-脑型毛霉菌病的治疗结局至关重要。糖皮质激素剂量应快速减至最低有效剂量。中性粒细胞减少症的恢复是毛霉菌病治疗成功的关键。重组人粒细胞集落刺激因子或重组人GM-CSF可缩短中性粒细胞减少症持续时间并增强吞噬功能。对于部分中性粒细胞减少症尚未恢复的患者,粒细胞输注可能有助于稳定病情。高压氧疗法对糖尿病患者的鼻窦-眶型及鼻-脑型毛霉菌病,以及孤立性肌皮型毛霉菌病具有潜在治疗价值。
改善结局的新方向
影响毛霉菌病患者结局的因素包括:疾病分期或部位、早期诊断侵袭性病变、及时启动抗真菌治疗、手术切除药物难治性感染组织、复发性白血病、异基因造血干细胞移植、感染播散、中枢神经系统受累,以及逆转免疫缺陷(包括血液系统恶性肿瘤缓解)。未来的毛霉菌病研究将聚焦于早期诊断技术革新、新型抗真菌药研发、毒力靶点探索及宿主导向免疫辅助治疗等领域(表3)。通过扩大新型非培养技术(包括游离DNA的聚合酶链反应分析、宏基因组分析、新型抗原检测及环介导等温扩增检测等床边检测设备)的应用范围,可提升毛霉菌病的实验室诊断水平。

通过多功能免疫调节剂(包括重组人GM-CSF、白介素-7及其他重组免疫调节剂)增强宿主先天防御机制,可能对创伤相关免疫麻痹及放疗/化疗诱导的中性粒细胞减少症患者有益——此类情况下创面及黏膜皮肤愈合至关重要。通过小分子抑制缺氧诱导因子1α、通过吉非替尼抑制表皮生长因子受体信号传导,以及应用程序性死亡受体配体1和程序性细胞死亡受体1抑制剂,亦可作为可行的治疗策略。此外,调节鼻腔微生物群可能有助于防御毛霉目真菌的定植。
在临床前研究中,多种小分子抗真菌药已被证实对毛霉纲及毛霉菌病具有体外和体内抗菌活性。这些药物包括SCY-247、fosmanogepix和MAT2203(一种口服纳米制剂两性霉素B)。SCY-247作为三萜类分子,通过抑制1,3-β-d-葡聚糖合成发挥抗真菌活性,在单独使用及与两性霉素B脂质体联合应用时,均对实验性小鼠毛霉菌病具有疗效。Fosmanogepix是一种N-phosphonooxymethyl前体药物,经代谢转化为活性分子manogepix,该分子通过抑制真菌酶Gwt1(该酶负责进而糖基磷脂酰肌醇锚定结构肌醇酰化)发挥作用79。研究还表明,fosmanogepix在治疗实验性小鼠肺型毛霉菌病方面具有活性。类似地,口服给药的脂质纳米颗粒MAT2203在中性粒细胞缺乏的小鼠肺型毛霉菌病模型中具有体内活性。深入研究导致毛霉目真菌对抗真菌药耐药的可遗传RNA干扰表观突变,有可能为理解毛霉菌病发病机制及应对此类真菌广泛耐药提供新思路。随着新型抗肿瘤药物的问世,传统与新型抗真菌药间的复杂药物相互作用将要求对每位患者采取个体化治疗方案。
对于发生毛霉菌病的创伤感染,外用药治疗可能有效。达金溶液(0.025%次氯酸钠)被推荐用于治疗发生毛霉菌病的战斗创伤,但基于新型临床相关小鼠肌肉皮肤型毛霉菌病及爆炸伤模型研究,治疗手段或将取得突破。
针对毛霉纲毒力因子的替代疗法亦可能带来重要突破。针对CotH3蛋白的多克隆抗体可保护中性粒细胞减少及糖尿病酮症酸中毒小鼠免于发生毛霉菌病;抗mucoricin多克隆抗体则能延长实验性毛霉菌病小鼠的生存期。
特别申明:本文为转载文章,转载自血液重症,不代表贪吃的夜猫子立场,如若转载,请注明出处:https://mp.weixin.qq.com/s/SStl_uXlzu9YtdEEb_nfeA


 微信扫一扫
微信扫一扫  支付宝扫一扫
支付宝扫一扫